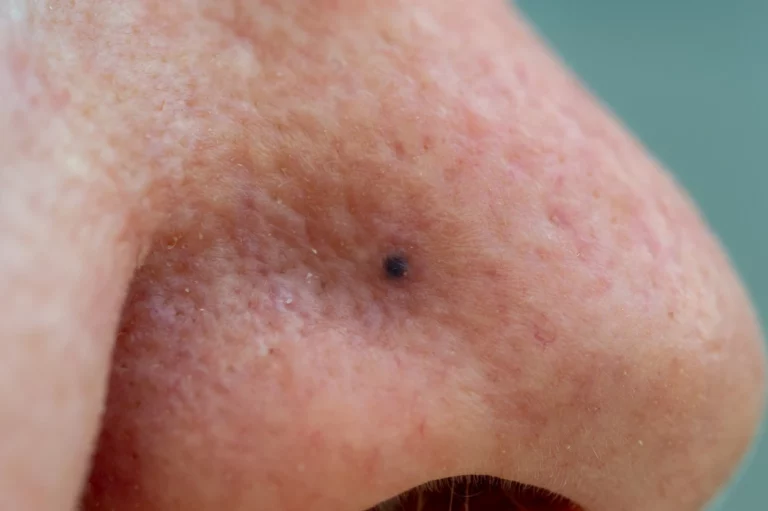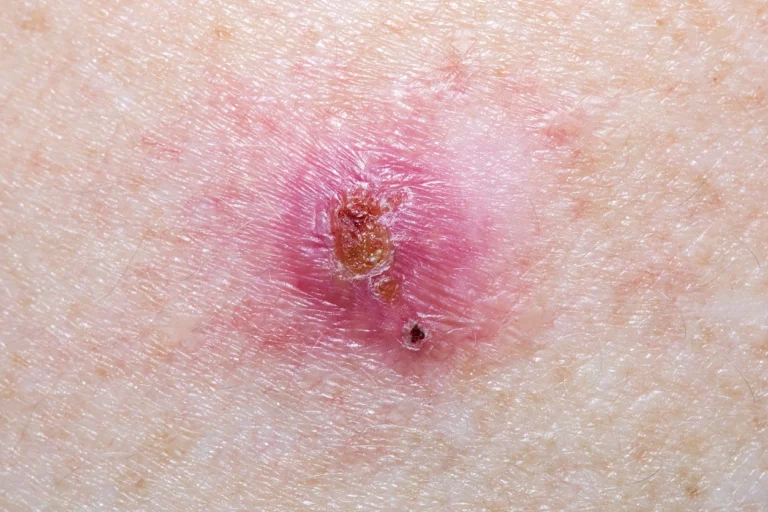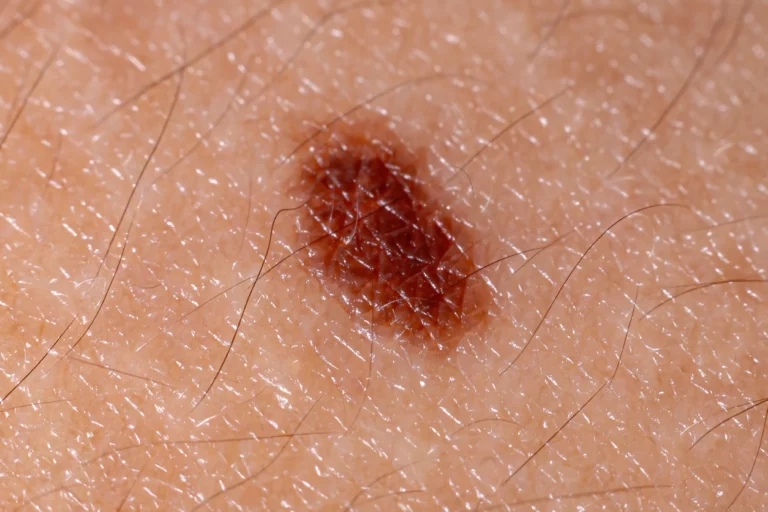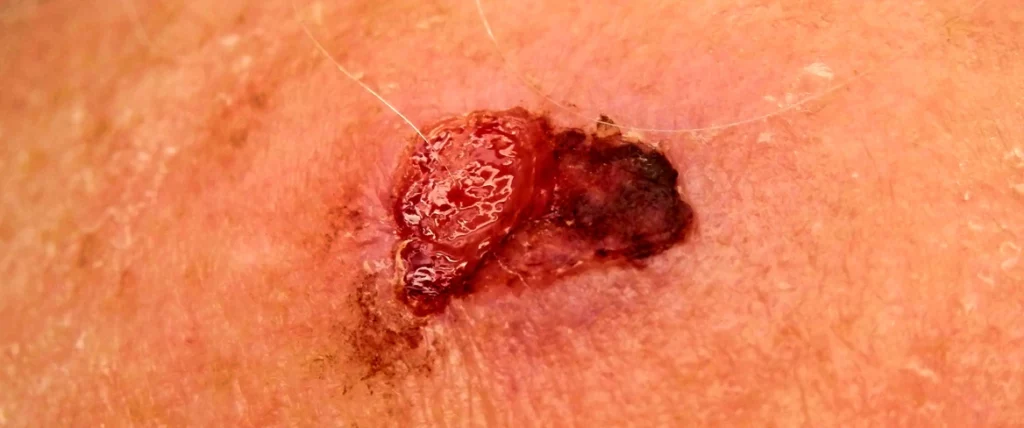
Le carcinome épidermoïde de la peau (ou carcinome spinocellulaire) est le deuxième cancer de la peau le plus fréquent, après le carcinome basocellulaire. Contrairement au carcinome basocellulaire, il peut donner des métastases. Il est favorisé par l’exposition au soleil et le vieillissement. Le traitement repose sur la chirurgie. Il s’agit d’une intervention de base de chirurgie dermatologique.
Qu’est-ce qu’un carcinome épidermoïde de la peau ?
Le carcinome épidermoïde de la peau (ou carcinome spinocellulaire) est un cancer de la peau qui se développe à partir des cellules squameuses de l’épiderme, la couche la plus superficielle de la peau. Il s’agit du cancer de la peau le plus fréquent après le carcinome basocellulaire. Son incidence augmente avec l’âge et il apparaît le plus souvent après 70 ans. Des formes plus précoces sont toutefois possibles.
Le carcinome épidermoïde peut être invasif ou in situ. Il s’agit d’un critère histologique, c’est à dire d’un critère qui est déterminé après examen au microscope (après qu’une biopsie ait été réalisée, ou après l’exérèse chirurgicale de la lésion). Le carcinome épidermoïde in situ, par définition, ne franchit pas la membrane basale et ne peut donc pas donner de métastases. A l’inverse, les cellules d’un carcinome épidermoïde invasif ont dépassé la membrane basale et peuvent disséminer par la circulation à d’autres endroits du corps en donnant des métastases.
Un carcinome épidermoïde invasif peut parfois se développer à partir d’une lésion non invasive :
- la kératose actinique : lésion pré-cancéreuse.
- la maladie de Bowen : carcinome épidermoïde in situ.
Les carcinomes épidermoïdes apparaissent le plus souvent sur les zones qui ont été exposées au soleil. Ils se présentent sous la forme d’une lésion rouge à la surface squameuse et croûteuse, parfois en relief et bourgeonnante, qui peut saigner (on parle de lésion ulcérée). Cette lésion ne guérit pas spontanément et sa taille augmente plus ou moins rapidement avec le temps. L’augmentation rapide de la taille d’un carcinome épidermoïde traduit son agressivité.
Contrairement au carcinome basocellulaire, le carcinome épidermoïde peut toucher les muqueuses (muqueuse de la bouche ou des organes génitaux par exemple).
Qu’est-ce qu’une kératose actinique ?
La kératose actinique est une lésion pré-cancéreuse qui peut se transformer en carcinome épidermoïde.
Cliniquement, elle se présente sous la forme d’une tâche rouge ou rosée, parfois croûteuse et de texture rugueuse au toucher.
Il est admit qu’une kératose actinique a 3 évolutions possibles : la disparition spontanée, la persistance ou la progression vers un carcinome épidermoïde. Il est donc fortement conseillé de ne pas négliger ce type de lésion.
Les traitements d’une kératose actiniques incluent notamment :
- la cryothérapie : destruction de la lésion par le froid.
- L’application de crèmes au 5-FU ou imiquimod.
- La photothérapie dynamique.
La chirurgie n’est pas un traitement de première intention de la kératose actinique.
Qu’est-ce qu’une maladie de Bowen ?
La maladie de Bowen est un carcinome épidermoïde in situ. Contrairement au carcinome épidermoïde invasif, les cellules cancéreuses de la maladie de Bowen ne franchissent pas la membrane basale. Une maladie de Bowen ne peut donc pas donner de métastases. Elle apparaît le plus souvent après l’âge de 70 ans, mais des formes plus précoces sont possibles.
La maladie de Bowen peut néanmoins progresser vers un carcinome épidermoïde invasif.
Cliniquement, la maladie de Bowen se traduit par une plaque sur la peau rouge ou rosée, saillante, indurée, parfois croûteuse. L’apparition sur cette plaque d’une tumeur bourgeonnante et/ou ulcérée (qui saigne) traduit la progression en carcinome épidermoïde invasif. La fréquence de cette progression n’est néanmoins pas connue avec précision.
La maladie de Bowen peut siéger sur la peau, au niveau des zones exposées au soleil, mais également sur les muqueuses. Les formes génitales sont souvent liées au papillomavirus humain (HPV).
Les options thérapeutiques d’une maladie de Bowen sont :
- la chirurgie : exérèse chirurgicale avec marges de sécurité et analyse microscopique au laboratoire
- la cryothérapie : destruction de la lésion par le froid
- la chimiothérapie locale : crèmes 5-FU ou imiquimod et la photothérapie dynamique.
Seule la chirurgie permet de confirmer l’exérèse complète (que tout le cancer a été retiré) car une analyse histologique est réalisée au laboratoire. De plus, comme aucune analyse ne peut être effectuée si l’on choisit la cryothérapie ou la chimiothérapie locale, il est impératif d’avoir réalisé une biopsie au préalable pour confirmer le diagnostic de maladie de Bowen.
Quel que soit le traitement choisi, un suivi rapproché est indispensable pour diagnostiquer une récidive précoce.
Quel est le risque de métastases en cas de carcinome épidermoïde invasif ?
Le carcinome épidermoïde cutané dans sa forme invasive, peut donner des métastases.
Le principal mode de dissémination du carcinome épidermoïde de la peau est lymphatique, c’est à dire ganglionnaire. Les métastases se traduisent donc le plus souvent par l’apparition d’adénopathies (gros ganglions parfois douloureux) dans la zone de drainage du carcinome épidermoïde.
Le risque de métastase est faible (évalue à 2% environ à 5 ans).
La survenue de métastases peut être liée :
- à une prise en charge initiale inadaptée.
- à une prise en charge initiale trop tardive.
- à une forme agressive.
Quels sont les facteurs de risque du carcinome épidermoïde cutané ?
Le carcinome épidermoïde est principalement causé par une exposition excessive au soleil ou à des rayonnements UV artificiels, tels que ceux émis par des cabines de bronzage.
Les autres facteurs de risque incluent :
- L’Age : le risque de développer un carcinome épidermoïde augmente avec l’âge et il apparaît le plus souvent après l’âge de 70 ans.
- Un phototype cutané claire : les personnes à la peau claire sont plus susceptibles de développer un carcinome épidermoïde que celles ayant une peau foncée.
- Immunodépression : Les personnes immunodéprimées, notamment greffées, ont un risque accru de carcinome épidermoïde de la peau.
Quels sont les symptômes d’un carcinome épidermoïde de la peau ?
Le carcinome épidermoïde invasif se présente souvent sous la forme d’une lésion cutanée rouge ulcérée (cratéiforme, qui ressemble à un cratère) ou bien bourgeonnante (qui ressemble à un champignon). Des saignements chroniques sont fréquents.
Comment faire le diagnostic de carcinome épidermoïde cutané ?
Le diagnostic de carcinome basocellulaire peut être posé cliniquement par le dermatologue (à l’aide d’un examen dermatoscopique).
La confirmation du diagnostic repose sur une biopsie qui consiste à prélever un fragment de peau qui est ensuite analysé au microscope au laboratoire.
La biopsie est recommandée :
- Si le diagnostic clinique n’est pas certain (par exemple doute avec un carcinome basocellulaire), ce qui peut avoir une importance pour déterminer les marges de sécurité à prendre en cas de traitement chirurgical.
- Si un traitement non chirurgical est décidé (pour une maladie de Bowen par exemple).
A noter que la biopsie permet également de donner des informations histopronostiques, c’est à dire des informations sur l’agressivité du carcinome épidermoïde (caractère invasif ou non, degré de différenciation par exemple).
Quels sont les facteurs pronostics d’un carcinome épidermoïde de la peau ?
Les facteurs pronostics permettent de déterminer l’agressivité du carcinome épidermoïde et donc :
- le risque qu’il donne des métastases.
- le risque qu’il récidive localement après le traitement.
Les facteurs pronostics sont déterminés par l’examen clinique et par l’examen microscopique (après biopsie ou exérèse chirurgicale du cancer).
Ils incluent des critères cliniques et des critères histologiques (nécessitant une analyse microscopique).
Critères cliniques
- La localisation du carcinome épidermoide. On distingue les zones à faible risque (zones exposées au soleil en dehors de l’oreille et des lèvres) et les zones à risque élevé (zones péri-orificielles du visage).
- La taille de la tumeur : taille > 2 cm pour les zones à faible risque, taille > 1 cm pour les zones à risque élevé.
- L’infiltration en profondeur : l’induration de la peau à la palpation traduit l’extension en profondeur de la tumeur.
- La récidive locale : un carcinome épidermoïde récidivant a plus de risque de donner des métastases.
- L’immunodépression : le carcinome épidermoïde est plus agressif chez les patients ayant un système immunitaire affaibli.
Critères histologiques
- Le type histologique : l’examen au microscope permet de classer les carcinomes épidermoïdes en différents types. Certains types sont plus agressifs que d’autres.
- Le degré de différenciation : il est déterminé par l’examen au microscope. Un bas niveau de différenciation (carcinome épidermoïde peu différencié voire indifférencié) expose au risque de métastases.
- L’épaisseur de la tumeur : elle est mesurée par l’examen au microscope.
- La profondeur de l’invasion : elle est également évaluée par l’examen microscopique.
- L’existence d’une atteinte périnerveuse : une atteinte de la gaine des nerfs visualisée au microscope est associé à un risque accru métastases.
Les marges de sécurité que l’on va prendre lors de la chirurgie vont dépendre de ces critères. Si une chirurgie a été réalisée et que les marges de sécurité sont jugées trop faibles, une reprise doit être réalisée pour élargir l’exérèse et donc agrandir la cicatrice. L’objectif est de diminuer le risque de récidive locale et de métastases à distance.
Des examens d’imagerie sont-ils nécessaires ?
En cas de carcinome épidermoïde invasif, on recherchera à l’examen clinique des adénopathies palpables (des ganglions), notamment au niveau de l’aire de drainage ganglionnaire la plus proche.
Cet examen clinique sera complété par une échographie des aires de drainage de proximité.
Quel est le traitement du carcinome épidermoïde cutané invasif ?
La chirurgie est le traitement de choix. Il s’agit d’une intervention simple de chirurgie dermatologique.
La chirurgie consiste à réaliser une exérèse carcinologique en prenant des marges de sécurité.
Une analyse au microscope est effectuée au laboratoire pour confirmer l’exérèse complète (que tout le cancer a bien été retiré) avec les bonnes marges.
Des marges de sécurité trop faibles imposent une reprise chirurgicale.
Comment se déroule la chirurgie du carcinome épidermoïde de la peau ?
L’intervention consiste à réaliser une exérèse chirurgicale avec des marges de sécurité. On parle d’exérèse carcinologique.
Cette opération simple se déroule sous anesthésie locale. Elle peut être réalisée au cabinet la plupart du temps.
L’anesthésie locale est effectuée à l’aide d’une petite aiguille avec de la Xylocaïne tout autour du carcinome épidermoïde pour endormir la peau. Le carcinome est ensuite retiré à l’aide d’un bistouri avec des marges de sécurité. La peau est refermée par des fils de suture. L’intervention est parfaitement indolore. Aucune douleur n’est ressentie ni pendant le geste chirurgical, ni au décours du geste. Un pansement est mis en place à la fin de la procédure.
Le carcinome est retiré en totalité et envoyé en pour analyse au laboratoire. Les résultats sont obtenus au bout de 10 jours environ.
Un geste de chirurgie réparatrice peut être nécessaire dans certains cas. Dans ce cas, il doit être effectué au bloc opératoire, le plus souvent sous anesthésie locale. Il peut s’agir d’une greffe de peau ou d’un lambeau local.
La chirurgie de Mohs peut avoir certaines indications précises dans le cas d’un carcinome épidermoïde.
Comment sont déterminées les marges de sécurité à prendre lors de la chirurgie ?
Les marges de sécurité dépendent surtout de l’agressivité du carcinome épidermoïde
- Pour un carcinome épidermoïde peu agressif, on recommande des marges de 4 à 6 mm.
- Pour un carcinome épidermoïde agressif, on préconise des marges de 6 à 10 mm.
C’est le dermatologue qui déterminera les marges que le chirurgien devra prendre lors de la chirurgie.
Quelles sont les mesures de prévention du carcinome épidermoïde de la peau ?
Le carcinome épidermoïde de la peau est principalement causé par une exposition excessive au rayons UV, qu’ils soient naturels (soleil) ou superficiels (cabine de bronzage).
Voici donc quelques mesures de prévention :
- Protection contre les rayons UV : il est essentiel de protéger votre peau des rayons UV du soleil en portant des vêtements de protection, tels que des chapeaux à larges bords et des chemises à manches longues, et en utilisant régulièrement une crème solaire à large spectre avec un indice de protection solaire (IPS) d’au moins 50.
- Éviter les expositions prolongées au soleil : il est important de limiter l’exposition au soleil pendant les heures les plus chaudes de la journée, notamment entre 10h à 16h, lorsque les rayons UV sont les plus forts. Essayez de rester à l’ombre autant que possible pendant cette période de la journée.
- Éviter les cabines de bronzage : les cabines de bronzage émettent également des rayons UV qui peuvent endommager votre peau et augmenter votre risque de développer un cancer de la peau. Il est donc préférable de les éviter.
- Auto-examen régulier de la peau : il est important de surveiller régulièrement votre peau pour détecter tout changement ou apparition d’une nouvelle lésion. Si vous remarquez quelque chose d’inhabituel, consultez un médecin immédiatement.
- Visite régulière chez un dermatologue : les visites régulières chez un dermatologue peuvent aider à détecter le carcinome cutané à un stade précoce et à traiter les lésions avant qu’elles ne deviennent plus graves. Une visite annuelle chez le dermatologue est indispensable en cas d’antécédent personnel de carcinome cutané.
Quel chirurgien pour enlever un carcinome épidermoïde ?
La chirurgie du carcinome épidermoïde est un geste de base de chirurgie dermatologique.
Retirer un carcinome épidermoïde, notamment sur le visage, peut être une intervention délicate. En effet, l’objectif est d’obtenir un bon contrôle des marges pour prévenir la récidive, tout en obtenant le meilleur résultat cosmétique possible (cicatrice discrète et de bonne qualité).
Nous sommes chirurgiens plasticiens et avons été formés pour la chirurgie du carcinome épidermoïde et la chirurgie réparatrice à l’Institut Gustave Roussy. Nous vous proposerons ainsi la meilleure option chirurgicale possible.
La plupart du temps, le geste peut être effectué directement au cabinet. Sinon, il pourra être organisé à la clinique Ambroise Paré, à Neuilly-sur-Seine, en chirurgie ambulatoire. L’intervention sera dans tous les cas réalisée sous anesthésie locale.