La chirurgie du mélanome
La chirurgie du mélanome permet de retirer un mélanome. Il s’agit d’une option thérapeutique classique.
Le mélanome est un cancer de la peau qui se développe à partir des mélanocytes, les cellules qui donnent leur pigmentation à la peau.
Il peut apparaître sous la forme d’un grain de beauté ou d’une tache sombre sur la peau et peut se propager rapidement à d’autres parties du corps s’il n’est pas traité tôt.
Les causes incluent l’exposition aux rayons UV et les antécédents familiaux de cancer de la peau.
Une biopsie-exérèse doit être réalisée dans un premier temps suivie d’une reprise des marges de la cicatrice. Un geste de chirurgie réparatrice est parfois nécessaire.
Ces interventions de chirurgie dermatologique sont réalisées sous anesthésie locale par le chirurgien dermatologue, directement au centre dans la plupart des cas.
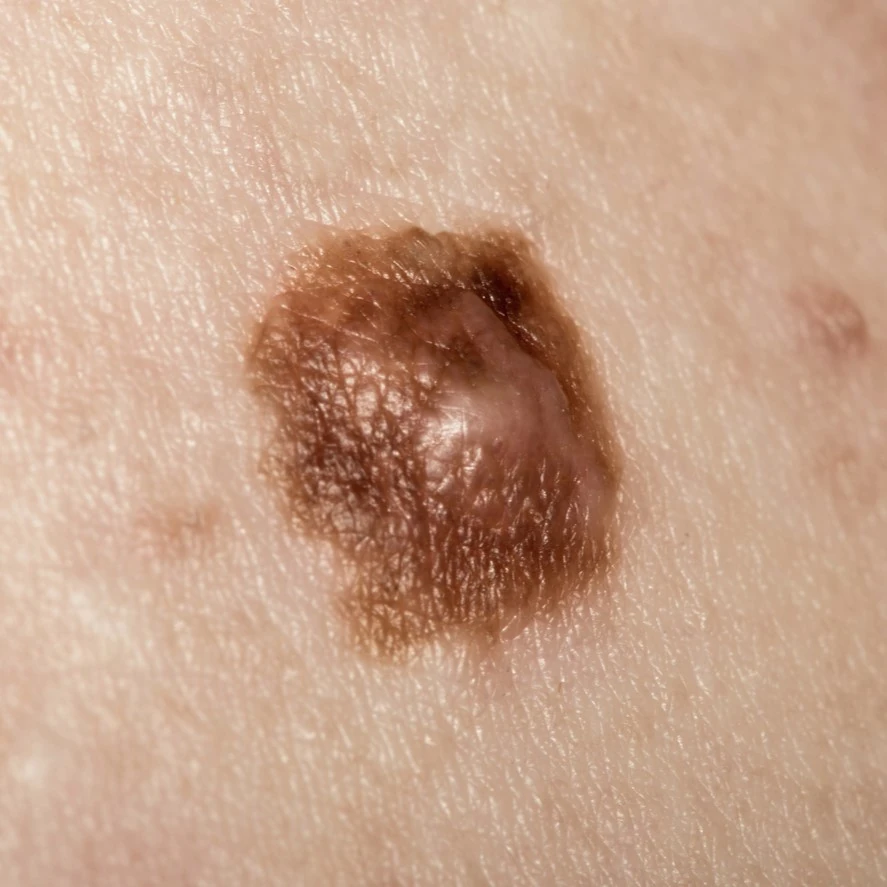
Qu’est-ce qu’un mélanome ?
Le mélanome est un cancer de la peau qui se développe à partir des mélanocytes, les cellules qui produisent le pigment (mélanine) qui donne sa couleur à la peau. Il peut survenir d’importe où sur le corps, notamment sur le visage.
80 % des mélanomes apparaissent sur peau saine (c’est à dire une peau qui ne présentait aucune tache ni aucune lésion suspecte) et 20% se développent à partir d’un grain de beauté préexistant.
Comment reconnaître un mélanome ?
On suspecte un mélanome devant des changements dans la taille, la forme, la couleur, la régularité des bords ou l’évolution rapide d’un grain de beauté.
Plus précisément, les critères de la règle « ABCDE » permettent de suspecter un mélanome devant un grain de beauté suspect présentant les caractéristiques suivantes :
- A comme Asymétrie
- B comme Bords irréguliers
- C comme Couleur non homogène
- D comme Diamètre en augmentation
- E comme Évolution
Ainsi, un grain de beauté asymétrique, dont les bords sont irréguliers, qui a plusieurs colorations différentes, dont le diamètre est de plus de 6 mm et qui évolue rapidement doit vous faire consulter en urgence un dermatologue.
De la même manière, une tache noire récemment apparue ou un grain de beauté qui change de couleur nécessitent l’avis d’un dermatologue.
Une biopsie doit être réalisée au moindre doute pour confirmer le diagnostic. Il s’agit d’un geste chirurgical simple qui consiste à prélever un petit fragment de peau pour qu’il soit analysé au microscope par le laboratoire.
Quelle est le différence entre un carcinome et un mélanome ?
Le carcinome cutané et le mélanome sont deux types de cancers de la peau. La principale différence entre le carcinome cutané et le mélanome est le type de cellules dans lesquelles ils se développent. Le carcinome cutané se développe dans les cellules de la couche supérieure de la peau (l’épiderme) tandis que le mélanome se développe dans les cellules qui produisent la mélanine (mélanocytes). Leur prise en charge est très différente.
Existe-t’il un risque familial de mélanome ?
Le risque de développer un mélanome est plus élevé chez les personnes ayant des antécédents familiaux de mélanome. En effet, les mutations génétiques peuvent être transmises de génération en génération, augmentant ainsi le risque d’apparition du mélanome.
Des études ont montré que les personnes ayant un parent au premier degré (parent, frère ou soeur) atteint de mélanome ont deux fois plus de risques de développer un mélanome que la population générale. Si plusieurs membres de la famille sont atteints de mélanome, le risque est encore plus élevé.
La prévention et la surveillance sont donc particulièrement importantes pour les personnes ayant des antécédents familiaux de mélanome.
Le mélanome peut-il donner des métastases ?
Oui, le mélanome peut donner des métastases. Les métastases sont des cellules cancéreuses qui se propagent depuis le site d’origine vers d’autres parties du corps, par le biais de la circulation sanguine ou lymphatique. Dans le cas du mélanome, les métastases peuvent affecter les ganglions lymphatiques, les poumons, le foie, le cerveau et les os. C’est pourquoi le mélanome est considéré comme un cancer de la peau particulièrement dangereux et agressif. Ainsi, la prévention, le diagnostic précoce et le traitement rapide sont importants pour éviter la propagation de la maladie.
Quels sont les différents types de mélanome ?
Il existe quatre types de mélanome:
- Le mélanome superficiel extensif: c’est le type le plus fréquent de mélanome. Ce type de mélanome peut apparaître n’importe où mais il est plus fréquent sur le tronc chez les hommes, et les jambes chez les femmes. Il est asymétrique, les bords sont irréguliers, il peut avoir plusieurs colorations différentes, son diamètre est de plus de 6 mm et il évolue rapidement (règle ABCDE).
- Le mélanome nodulaire: ce type de mélanome se développe rapidement sous forme d’une bosse ou d’un nodule de couleur foncée, généralement de couleur noire ou marron. Il est particulièrement à risque de métastase.
- Le mélanome acrolentigineux: c’est un type rare de mélanome qui est plat et se développe lentement sur les extrémités du corps, comme les doigts, les orteils et sous les ongles. Il donne rarement des métastases.
- Le mélanome de Dubreuilh: ce type de mélanome est plus fréquent chez les personnes âgées et se développe sur des zones de peau exposées au soleil, comme le visage et les mains. Il se présente souvent sous la forme d’une tache sombre, plate, avec des bords irréguliers. Il donne rarement des métastases.
Quelle est la différence entre un mélanome invasif et un mélanome in situ ?
Il s’agit d’un critère établi par le médecin pathologiste au laboratoire, après analyse au microscope du mélanome.
Le mélanome in situ est une forme de mélanome qui ne s’est pas encore propagée dans les couches profondes de la peau. Il est confiné à la couche supérieure de la peau (l’épiderme) et n’a pas encore franchi la membrane basale pour passer dans la couche inférieure (le derme). Cependant, s’il n’est pas traité, il peut évoluer vers une forme invasive de mélanome. Un mélanome in situ ne donne pas de métastases.
Le mélanome invasif ou infiltrant est une forme de mélanome qui s’est propagée dans les couches profondes de la peau et qui peut disséminer dans d’autres parties du corps. Il est considéré comme une forme plus avancée de mélanome. Un mélanome invasif peut donc donner des métastases.
Y-a-t’il des examens d’imagerie à réaliser ?
Un bilan d’extension pourra être prescrit en fonction des résultats d’analyse (notamment type de mélanome, caractère invasif ou non). L’objectif du bilan d’extension est d’éliminer l’existence de métastases. Le plus souvent, il comprend un PET-scanner, une IRM cérébrale et une échographie des aires ganglionnaires de drainage.
Comment se déroule la chirurgie du mélanome ?
Dans un premier temps, une biopsie-exérèse est réalisée sous anesthésie locale. Elle consiste à retirer tout le mélanome pour qu’il puisse être analysé par le laboratoire. Les informations les plus importantes sont le type du mélanome et son épaisseur (ou indice de Breslow).
Cette intervention peut être réalisée au centre le jour de la consultation.
Dans un second temps, une reprise des marges de la cicatrice est effectuée sous anesthésie locale. Elle consiste à étendre la cicatrice. Les marges varient entre 0.5 et 2 cm en fonction du type de mélanome et de son épaisseur (indice de Breslow). En profondeur, l’exérèse doit aller jusqu’au plan musculaire qui est respecté.
La prise en charge thérapeutique doit être validée en Réunion de Concertation pluridisciplinaire (RCP). Nous travaillons avec les dermatologues de la RCP de l’Institut Gustave Roussy.
Enfin, un bilan d’extension peut être nécessaire (examens d’imagerie) si le mélanome est infiltrant (ou invasif).
Dans le cas ou une biopsie-exérèse a déjà été réalisée par le dermatologue, nous pouvons organiser la demande de RCP, la reprise de marges au cabinet ainsi que le bilan d’extension.
Enfin, un geste de chirurgie réparatrice est nécessaire dans certains cas. Nous sommes chirurgiens plasticiens spécialisés en chirurgie reconstructrice. Nous vous proposerons le geste de chirurgie réparatrice le plus adapté à votre cas.
Peut-on traiter un mélanome sans chirurgie ?
Le traitement de référence pour le mélanome localisé reste la chirurgie.
Cependant, de nouveaux traitements médicamenteux sont en cours d’études depuis quelques années. Ces traitements sont l’immunothérapie et les thérapies ciblées. Ils s’agit de médicaments administrés par voie orale ou en perfusion. Ils ne concernent pour le moment que les formes avancées de mélanome. Ces traitements sont administrés en centres de référence et nécessitent l’avis d’experts dans le domaine.
Est-ce que la chirurgie micrographique de Mohs présente un intérêt dans le traitement du mélanome ?
La chirurgie micrographique de Mohs est plus contraignante (et plus coûteuse) à mettre en place qu’une chirurgie conventionnelle. En France, c’est la technique verticale modifiée (ou Mohs lent) qui est le plus souvent effectuée. Ses indications restent controversées dans le mélanome et peuvent se discuter pour un mélanome de Dubreuilh. Elle est effectuée en centre spécialisé.
Comment sont réalisées les analyses après la chirurgie du mélanome ?
Une fois que le chirurgie du mélanome a été réalisée, la pièce opératoire est systématiquement envoyée pour analyse au laboratoire.
Une analyse anatomopathologique (examen au microscope) est effectuée par le laboratoire. Cela permet de confirmer le diagnostic d’une part, et de vérifier que tout le mélanome a été retiré d’autre part (avec les bonnes marges de sécurité). Nous travaillons avec le Centre National de Dermatopathologie.
Nous avons un coursier qui transmet les prélèvements au laboratoire, vous n’avez aucune démarche à effectuer.
Les résultats sont obtenus en 10 jours environ.
Quelles sont les précautions à prendre après la chirurgie du mélanome ?
Un suivi régulier avec votre dermatologue est indispensable.
Le sport et la baignade doit être évités pendant la durée de la cicatrisation (entre 1 et 3 semaines selon la localisation).
La cicatrice doit être protégée du soleil pendant 1 an.
Quel chirurgien pour retirer un mélanome ?
La chirurgie du mélanome est un geste réalisé par le chirurgien plasticien.
L’expertise d’un chirurgien plasticien est notamment indispensable pour un mélanome du visage.
Nous sommes chirurgiens plasticiens et avons été formés à la chirurgie du mélanome et la chirurgie réparatrice, à l’Institut Gustave Roussy. Nous vous proposerons, en accord avec la RCP de Gustave Roussy, la meilleure option chirurgicale possible.
Qu’est-ce que l’indice de Breslow ?
L’indice de Breslow est le principal facteur pronostic en cas de mélanome, c’est à dire qu’il permet d’évaluer la gravité de la maladie.
L’indice de Breslow correspond à l’épaisseur du mélanome. Il est mesuré par le médecin pathologiste au laboratoire. Il est défini comme la distance verticale entre la couche supérieure de la peau (l’épiderme) et la partie la plus profonde de la tumeur. Cette distance est mesurée en millimètres et est utilisée pour classer le mélanome en quatre stades en fonction de son épaisseur et de sa progression.
Plus l’indice de Breslow est élevé, plus le mélanome est susceptible d’avoir envahi les tissus environnants et de s’être propagé à d’autres parties du corps. Les stades du mélanome basés sur l’indice de Breslow sont :
- Stade 0 : le mélanome est seulement présent à la surface de la peau, sans invasion des couches plus profondes.
- Stade I : l’indice de Breslow est inférieur ou égal à 1 millimètre.
- Stade II : l’indice de Breslow est compris entre 1 et 2 millimètres.
- Stade III : l’indice de Breslow est supérieur à 2 millimètres et le mélanome a envahi les tissus environnants ou les ganglions lymphatiques.
- Stade IV : le mélanome s’est propagé à d’autres parties du corps, comme les poumons, le foie ou le cerveau.
L’indice de Breslow est l’un des nombreux facteurs pris en compte dans l’évaluation du pronostic et du traitement du mélanome. Les autres facteurs incluent l’âge, le sexe, la localisation de la tumeur, la présence de métastases et la santé globale du patient.
L’indice de Breslow va déterminer les marges de sécurité que l’on va devoir prendre lors de la chirurgie.
Quels sont les facteurs de risque de mélanome ?
Les facteurs favorisant la survenue d’un mélanome sont les suivants :
- Exposition excessive aux rayons ultraviolets (UV) : exposition au soleil non protégée (notamment dans l’enfance) ou exposition aux rayons UV des cabines de bronzage.
- Phototype clair : peau claire ou rousse.
- Antécédents familiaux de mélanome : notamment antécédents au premier degré (parents, fratrie).
- Nombre élevé de grains de beauté ou de tâches de rousseur.
- Grains de beauté atypiques : la présence de grains de beauté atypiques témoigne d’un risque accru de mélanome.
- Immuno-dépression : un système immunitaire affaibli augmente le risque de mélanome.
- Antécédents de coups de soleil sévères : notamment coups de soleil dans l’enfance.
- Âge avancé.
Quelles sont les mesures de prévention du mélanome ?
Le mélanome est principalement causé notamment par une exposition excessive au rayons UV, notamment dans l’enfance.
Voici donc quelques mesures de prévention :
Protection contre les rayons UV
Il est essentiel de protéger votre peau des rayons UV du soleil en portant des vêtements de protection et en utilisant de la crème solaire. Les vêtements de protection incluent les chapeaux à larges bords et les chemises à manches longues. L’utilisation régulière de crème solaire à large spectre avec un indice de protection solaire (IPS) d’au moins 50 est indispensable.
Eviter les expositions prolongées au soleil
Il est important de limiter l’exposition au soleil pendant les heures les plus chaudes de la journée, notamment entre 10h à 16h, lorsque les rayons UV sont les plus forts. Essayez de rester à l’ombre autant que possible pendant cette période de la journée.
Protégez vos enfants
Les enfants sont particulièrement vulnérables aux rayons UV. Il est donc important de leur apprendre à se protéger du soleil dès leur plus jeune âge. Appliquez un écran solaire sur leur peau, faites-les porter des vêtements de protection et évitez de les exposer directement au soleil pendant de longues périodes.
Eviter les cabines de bronzage
Les cabines de bronzage émettent également des rayons UV qui peuvent endommager votre peau et augmenter votre risque de développer un mélanome. Il est donc préférable de les éviter.
Auto-examen régulier de la peau
Examinez régulièrement votre peau pour détecter toute anomalie ou toute nouvelle tache qui apparaît. Si vous remarquez des changements dans la couleur, la forme ou la taille d’une tache existante ou si vous en voyez une nouvelle qui ne guérit pas, consultez immédiatement un dermatologue.
Visite régulière chez un dermatologue
Les visites régulières chez un dermatologue peuvent aider à détecter le mélanome à un stade précoce et à traiter les lésions avant qu’elles ne deviennent plus graves. Une visite annuelle est obligatoire en cas d’antécédent personnel ou familial au premier degré (parents, fratrie) de mélanome.
En suivant ces étapes simples, vous pouvez minimiser votre risque de développer un cancer de la peau et protéger votre peau des dommages causés par le soleil. N’oubliez pas que la prévention est la clé pour réduire le risque de développer un mélanome.
Existe-t’il un risque de récidive de mélanome après la chirurgie du mélanome ?
Oui, il existe un risque de récidive du mélanome après la chirurgie du mélanome.
Les facteurs de risque de récidive comprennent notamment le type de mélanome, la profondeur de la tumeur initiale (indice de Breslow), la présence de cellules cancéreuses dans les ganglions lymphatiques (adénopathies) et la présence de métastases à distance. Les personnes ayant un antécédent de mélanome ont également un risque plus élevé de développer un nouveau mélanome.
Il est donc important de réaliser une auto-surveillance régulière de votre peau. Votre dermatologue pourra vous apprendre les principes de cette auto-examen. Les visites régulières avec le dermatologue sont également indispensables pour détecter une récidive précoce ou l’apparition d’un nouveau mélanome. Enfin, les mesures de prévention, notamment la protection solaire, doivent être appliquées scrupuleusement.
La chirurgie du mélanome est-elle remboursée par la Sécurité Sociale ?
La chirurgie du mélanome est une intervention remboursée par la Sécurité Sociale et par la mutuelle.
Autres interventions pratiquées

